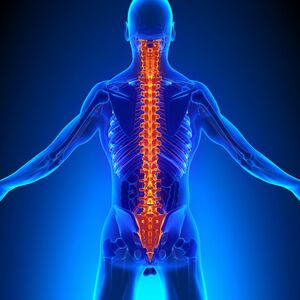
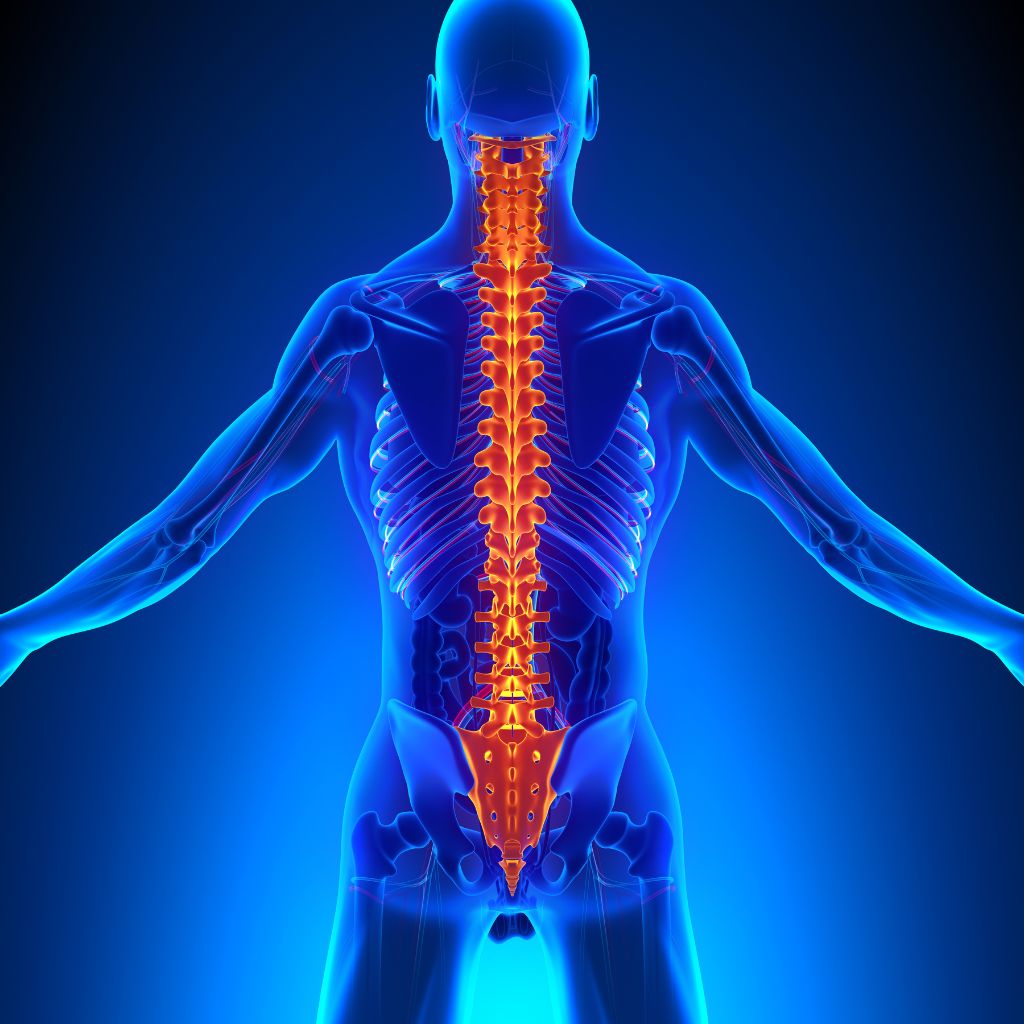
Bandscheibenvorfall: Wie wird eine Diskushernie diagnostiziert und vom Facharzt behandelt?
Unsere Bandscheiben dienen als Puffer zwischen den einzelnen Wirbeln, damit diese nicht direkt aufeinander reiben. Sie bestehen aus einem weichen Gallertkern sowie einem festen Faserring. Bei einem Diskusprolaps ist der Faserring der Bandscheibe rissig, weshalb der Gallertkern Richtung Wirbelkanal austritt. Diese Verformung kann auf umliegende Nerven oder das Rückenmark drücken.
Durch diesen Druck können Schmerzen entstehen, welche teilweise sogar bis in die Arme und Beine strahlen. Bei stärkerer Ausprägung kommen weitere Symptome wie Kribbeln, Taubheit und Lähmungen hinzu, ähnliche Symptome wie bei einem Nervenkompressionssyndrom oder dem Facettensyndrom. In der Regel ist der Prolaps der Bandscheibe eine Folge jahrelanger Abnutzung sowie schlechterer Nährstoffversorgung mit zunehmendem Alter, sodass bereits kleinere Auslöser zum Hexenschuss führen.
Der Bandscheibenvorfall ist jedoch nicht mit einer Bandscheibenvorwölbung zu verwechseln, einer Vorstufe des Prolaps der Bandscheibe. Die Bandscheibenvorwölbung unterscheidet sich insbesondere aufgrund des intakten Faserrings, sodass der Kern der Bandscheibe nicht austritt. Wie der Name bereits vermuten lässt, kommt es lediglich zu einer Vorwölbung des Kerns in eine Richtung.
Bandscheibenvorfall im Bereich der Lendenwirbelsäule (lws)
Die lumbale Diskushernie tritt mit 90 % am häufigsten auf. Grund ist die starke Belastung der unteren Wirbel, welche das gesamte Gewicht der Wirbelsäule tragen. Neben Alterungsprozessen gelten auch Übergewicht, geringe Grundmuskulatur oder Fehlbelastungen als Ursache. Aufgrund der vielseitigen Risikofaktoren sind Bandscheibenvorfälle im Bereich der Lendenwirbelsäule (LWS) auch bei jungen Menschen möglich.
Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS)
Fast 10 % der restlichen Bandscheibenvorfälle entfallen auf die Halswirbelsäule (HWS), welche bei weitem nicht so viel Gewicht trägt wie die Lendenwirbel. Zu dem auch als zervikalen Diskusprolaps bekannten Bandscheibenvorfall kommt es oft aufgrund von plötzlichen Kopfbewegungen.
Bandscheibenvorfall im Bereich der Brustwirbelsäule (BWS)
In weniger als 1 % der Fälle kommt es zu einem Prolaps der Bandscheibe im Bereich der Brustwirbelsäule (BWS). Dies ist unter anderem damit begründet, dass die Wirbelsäule in diesem Bereich vom Rippenskelett verstärkt und entlastet wird. Auch eine Bandscheibenvorwölbung kann neben einer Diskushernie in den Bereichen der Hals-, Lenden- oder Brustwirbelsäule auftreten.
Rückenschmerzen, Taubheitsgefühle oder sogar Lähmungserscheinungen sind typische Symptome für einen Bandscheibenvorfall. Die genauen Beschwerden variieren je nachdem, welcher Bereich der Wirbelsäule betroffen ist sowie von der Intensität des ausgeübten Drucks auf die Nerven. Zwar geht nicht jeder Diskusprolaps mit Symptomen einher, jedoch können Sie bei Verdacht auf Folgendes achten:
Symptome bei einem Bandscheibenvorfall können sein:
-
Taubheitsgefühle im Rücken, die bis ins Gesäss, das Bein oder in den Fuss ausstrahlen bzw. Taubheitsgefühle in den Schultern, die über den Arm bis in die Finger ausstrahlen können
-
Schmerzen im Lendenwirbel- bzw. Halswirbelbereich
-
Bewegungsstörungen bis hin zu Lähmungserscheinungen
-
Koordinationsstörungen und Schwindelgefühle
-
Kontrollverluste über die Funktionen des Darms (wie dem Stuhlgang), der Blase oder Probleme im Genitalbereich
Symptome bei einem Bandscheibenvorfall im Bereich der Lendenwirbelsäule (LWS)
Typische Symptome eines Diskusprolaps im Bereich der Lendenwirbel sind:
-
brennende/ stechende Rückenschmerzen
-
Schmerzen, die über Lendenwirbel hinausstrahlen
-
Verstärkung der Schmerzen beim Niesen oder Husten
-
Kraftausfälle, wie z. B. beim Treppensteigen
-
Missempfindungen wie Taubheit der Zehen
-
Probleme des Urogenitaltraktes oder des Darms (wie dem Stuhlgang)
Kommt es zu Problemen der Darm- und Blasenentleerung, sollte umgehend ein Krankenhaus aufgesucht werden! Derartige Symptome werden lediglich dann ausgelöst, wenn der gallertartige Kern einer Bandscheibe Druck auf die im lumbalen Spinalkanal verlaufenden Nerven ausübt. Dies wird als «Cauda-equina-Syndrom» bezeichnet und muss nach ärztlicher Bestätigung umgehend operiert werden.
Symptome bei einem Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS)
Die Symptome eines Bandscheibenvorfalls in der Halswirbelsäule verlaufen oft schleichend. Spezielle Indizien für diesen Diskusprolaps sind Nacken- und Rückenschmerzen, welche in die Arme oder Schultern ausstrahlen. Hinzu kommen Taubheitsgefühle oder ein Kribbeln in den genannten Bereichen sowie ein intensiverer Schmerz während Bewegungen des Kopfes.
Symptome bei einem Bandscheibenvorfall im Bereich der Brustwirbelsäule (BWS)
Oftmals äussern sich die Beschwerden einer thorakalen Diskushernie in Form von Rückenschmerzen, welche nicht über den Rumpf hinaus ausstrahlen. Häufig beschreiben Betroffene dumpfe Schmerzen, die von den Schulterblättern ausgehend um den Brustkorb herum verlaufen. Infolge schleichender, unpräziser Symptome erfolgt die Diagnose meist deutlich später.
Häufigste Ursache einer Bandscheibenhernie ist der Verschleiss: Mit der Zeit sinkt der Wassergehalt im Körper und somit die Elastizität der Bandscheibe. Der äussere Faserring, der ihre Position fixiert, bekommt kleine Risse und der Kern kann austreten. Mehrheitlich tritt der Hexenschuss im Alter zwischen 30 und 60 Jahren auf und nur selten nach einem Unfall.
Der natürliche, altersbedingte Verschleiss kann zusätzlich durch folgende Faktoren begünstigt und beschleunigt werden:
-
Übergewicht
-
schwere körperliche Arbeit
-
mangelnde Bewegung
-
Haltungsfehler
-
Fehlstellungen (wie z. B. Skoliose)
-
schwache Bauch- und Rückenmuskulatur
-
Leistungssport
-
überdurchschnittliche Körpergrösse
-
familiäre Veranlagung
-
Konsum von Alkohol und Zigaretten
Aufgrund der zusätzlichen Last, welcher die fünf unteren Wirbel während einer Schwangerschaft ausgesetzt sind, gilt diese Zeit als weiterer Risikofaktor für einen Bandscheibenvorfall an der LWS.
Wichtig:
Ein Bandscheibenvorfall kann auch in einer Spinalkanalverengung resultieren, was z. B. auch zu schweren Beinen beim Treppensteigen führen kann.
Die Diagnose besteht in der Regel aus drei Teilen: dem Vorgespräch, der sogenannten Anamnese, einer körperlichen Untersuchung sowie zuletzt einem bildgebenden Verfahren. Letzteres gibt Aufschluss darüber, ob es sich tatsächlich um einen Diskusprolaps handelt oder ob eine Vorstufe (Bandscheibenvorwölbung) vorliegt.
Anamnese
Die Symptome eines Bandscheibenvorfalls sind oft unspezifisch und verlaufen meist schleichend. Im Rahmen des Vorgesprächs nimmt der Facharzt daher eine ausführliche Anamnese vor, indem der Patient seine Beschwerden bestmöglich schildert. Mit gezielten Fragen versucht der Arzt, mögliche Diagnosen abzuwägen.
Häufig gestellte Fragen, auf die Sie sich vorbereiten könnten, lauten:
-
Wo tritt der Schmerz auf?
-
Seit wann schmerzt es?
-
Wie würden Sie den Schmerz beschreiben (z. B. stechend oder eher dumpf)?
-
Gibt es Situationen oder Bewegungen, bei denen sich der Schmerz verstärkt?
Neurologische Untersuchung
Im Anschluss folgt die eigentliche Untersuchung durch den Arzt. Ziel dieser ist es mittels Sensibilitätsstörungen, Kraft- und Reflexausfällen, die Diskushernie genauer zu lokalisieren.
Hierzu dienen bestimmte Sensibilitäts- und Motoriktests, welche die Nervenfunktion prüfen und Auffälligkeiten sichtbar machen. Anhand dieser kann der Wirbelsäulenspezialist herausfinden, auf welche Nervenwurzeln Druck ausgeübt wird und ermitteln, ob der Prolaps im Bereich der Lendenwirbel-, Brustwirbel- oder Halswirbelsäule liegt.
Diagnose mittels bildgebender Verfahren (Röntgen, MRT, CT)
Ergänzend werden «bildgebende Verfahren» hinzugezogen, um den Diskusprolaps eindeutig zu diagnostizieren. Röntgenbilder besitzen in diesem Zusammenhang jedoch vergleichsweise wenig Aussagekraft und werden selten alleinstehend genutzt. Die Bilder zeigen lediglich, ob die Höhe der Bandscheiben geringer ist, diese also näher aneinandergereiht sind.
Für genauere Befunde zieht der Arzt Schnittbildverfahren wie die Magnet-Resonanz-Tomografie (MRT) und die Computertomografie (CT) hinzu. Anhand dieser wird visuell verdeutlicht, auf welcher Höhe der Prolaps liegt und in welche Richtung sich die Bandscheibe verschoben hat.
Immer wieder stellen Patienten die Frage: Schmerzmittel oder Operation? Hier kann keine allgemeingültige Antwort gegeben werden. Welche Therapieform die Richtige ist, wird auf den Patienten individuell abgestimmt und mit ihm besprochen.
Konservative Therapie
„Ausgangspunkt in einer Vielzahl der Fälle ist «die konservative Behandlung». Zielsetzung dieser Therapieform ist es, den körpereigenen Abheilungsprozess möglichst schmerzfrei zu gestalten. Dies gelingt zum Beispiel über eine um Schmerzmittel ergänzte Bettruhe mit einer Stufenlagerung der Beine.“
In etwa 85 bis 90 % der Fälle ist der Körper in der Lage, den Diskusprolaps selbstständig zurückzubilden. Innerhalb des natürlichen Rückbildungsprozesses findet der ausgetretene Teil des gallertartigen Kerns nicht zurück in seine Ursprungsposition, sondern wird aufgelöst. Somit wird der Druck auf umliegende Nerven und das Rückenmark entfernt.
Die konservative Therapie ist Teil der Vorbereitung einer operativen Behandlung und bleibt ebenso in der Rehabilitationsphase ein wesentlicher Bestandteil der Therapie.
Operative Therapie
Bleiben die Schmerzen trotz der konservativen Behandlung bestehen oder verschlimmern sich sogar, ist ein operativer Eingriff sinnvoll. Unvermeidbar ist eine Operation dann, wenn es durch den Bandscheibenvorfall zu Problemen des Genitalbereichs oder Stuhlgangs, Lähmungen, Potenzverlust oder hochgradigen Einschränkungen der Gehfähigkeit kommt. Nur so können bleibende Schäden der betroffenen Nerven verhindert werden.
Bei welchen Symptomen kommt eine operative Therapie infrage?
Symptome können sein:
-
starke Schmerzen, bei denen die konservative Therapie keine Erfolge erzielt
-
zunehmende Lähmungen, Muskelschwäche und Reflexverluste
-
Empfindungsstörungen rumpfabwärts (Oberschenkel, Genitalien und Gesäss)
-
Cauda-equina-Syndrom
Einem Bandscheibenvorfall können Sie mit verschiedenen Massnahmen effektiv vorbeugen.
Beachten Sie hierzu die folgenden Ratschläge:
-
Übergewicht abbauen:
-
Aktivitätslevel erhöhen:
-
Muskulatur aufbauen:
-
Körperhaltung verbessern:
-
Ergonomischer Arbeitsplatz:
-
Gesunder Schlaf:
Das Krankheitsbild wird auch als „prolabierten Nucleus“ bezeichnet, da dieses vorliegt, wenn die äussere Hülle der Bandscheibe aufreisst und der weiche Kern auf diese Weise austreten kann.
Was darf man bei einem Bandscheibenvorfall der Halswirbelsäule (HWS) nicht machen?
Vermeiden Sie bei einem Diskusprolaps im Bereich der Halswirbelsäule vor allem langes Arbeiten am Laptop, Autofahren sowie Fernsehen. Während dieser Tätigkeiten nehmen wir oft unbewusst Haltungen ein, welche die Bandscheiben belasten. Bei körperlicher Aktivität sollten Sie darauf achten, schnelle Kopfbewegungen (wie beim Tennis) oder unnötige Strombelastungen (z. B. Joggen) zu meiden.
Was kann ich bei einem Bandscheibenvorfall tun?
Suchen Sie bei Verdacht auf eine Bandscheibenhernie dringend einen Wirbelsäulenspezialisten auf. Der Facharzt kann nach sorgfältigen Untersuchungen eine Diagnose stellen und mit Ihnen eine auf Ihre Bedürfnisse angepasste Behandlung verordnen. Ebenso sollten Sie fortan auf ergonomische Sitzmöglichkeiten achten, Ihr Gewicht bei Bedarf reduzieren sowie Ihre Rückenmuskulatur stärken.
WIE FÜHLT SICH EIN BANDSCHEIBENVORFALL AN?
Viele Betroffene nehmen einen Prolaps der Bandscheibe als plötzlichen Schmerz im Rücken wahr. Je nach Lokalisation des Vorfalls sind die Hals-, Brust oder Lendenwirbel betroffen und verursachen unterschiedliche Symptome. Am häufigsten liegt jedoch die lumbale Diskushernie vor. Diese äussert sich anhand brennender/ stechender Rückenschmerzen, welche über die Lendenwirbel ausstrahlen und sich beim Niesen oder Husten verstärken.
Wie lange ist man mit einem Bandscheibenvorfall krankgeschrieben?
In der Regel sind Betroffene eines Bandscheibenvorfalls bei einer konservativen Therapieform zwischen vier und zwölf Wochen arbeitsunfähig. Bei einer Bandscheiben-OP hängt die Dauer der Genesung stark von der Schwere des Krankheitsbildes sowie von der individuellen Wirkung der Therapie ab.
Spinalkanalverengung
Spinalkanalstenose – Wenn die Nerven unter Druck stehen
Haben Sie seit geraumer Zeit schleichende und andauernde Rückenschmerzen? Spüren Sie den Schmerz manchmal sogar bis ins Bein? Dann könnte die Ursache eine Spielstenose sein. Bei dieser Diagnose handelt es sich um eine Verengung des Spinalkanals, die relativ häufig auftritt. So weisen nach radiologischen Kriterien etwa 21 % aller Patienten über 60 Jahre eine lumbale Spinalkanalstenose auf.
„Spinalkanalstenose“ bezeichnet eine Verengung des Rückenmarkskanals, in dem sich das Rückenmark und die Nervenfasern befinden. Das kann die Nerven reizen oder in ihrer Funktion beeinträchtigen, was zu verschiedenen Symptomen wie Schmerzen, Taubheitsgefühl oder Lähmung führen kann.
Die Spinalkanalverengung kann in drei verschiedenen Wirbelsäulenabschnitten vorkommen:
Halsbereich, Halswirbelsäule (HWS)
Brustbereich, Brustwirbelsäule (BWS)
Unterer Rücken, Lendenwirbelsäule (LWS)
Der betroffene Wirbelsäulenabschnitt bestimmt die Symptome der Wirbelkanalstenose
Alle drei Arten der Spinalkanalverengung teilen sich folgende Symptome: Schmerz, Schwäche und Probleme beim Gehen. So kann das Treppensteigen mit Spinalkanalstenose z. B. aufgrund der Beinschmerzen schnell ein schweres Hindernis darstellen. Davon abgesehen unterscheiden sich die Symptome jedoch.
Symptome der zervikalen Spinalkanalstenose der Halswirbelsäule sind
-
ausstrahlende Schmerzen,
-
Lähmungen und
-
Sensibilitätsstörungen der Arme.
Symptome der thorakalen Spinalkanalstenose der Brustwirbelsäule sind
-
Rückenschmerzen,
-
Schmerzen oder Taubheitsgefühl im Brustbereich,
-
Magen-Darm-Beschwerden und
-
Atemprobleme.
Symptome der lumbalen Spinalkanalstenose der Lendenwirbelsäule (Stenose der LWS) sind
-
Rückenschmerzen,
-
Beinschmerzen,
-
Schwäche in den Beinen und
-
Probleme beim Stehen und Gehen.
Ursachen: Welche Faktoren die Einigung der Nerven im Spinalkanal hervorrufen
Eine Spinalkanalverengung kann angeboren (primäre Spinalkanalstenose) oder erworben (sekundäre Spinalkanalstenose) sein.
Die primäre Spinalkanalstenose ist eine angeborene Verengung des Rückenmarkskanals. Diese tritt aufgrund anatomischer Gegebenheiten auf, bei denen der Wirbelsäulenkanal von Geburt an enger ist. Die Enge kann in der Folge Druck auf die Nerven im Kanal erzeugen.
Die sekundäre Spinalkanalstenose ist eine Form der Verengung des Rückenmarkskanals, die häufig durch altersbedingte Ursachen auftritt:
-
Verschleiss
-
körperliche Belastung
-
aufrechter Gang
-
Übergewicht
-
Bandscheibenvorfall
Beim Bandscheibenvorfall verliert vor allem bei älteren Personen der Bandscheibenkern deutlich an Höhe und gleitet aus seiner Hülle (Anulus fibrosus) in den Spinalkanal. Die Wirbelkörper rücken dadurch näher zusammen. Die abgerutschte Hülle wölbt sich vor und engt das Rückenmark im Wirbelkanal ein. Verstärkte Belastung auf die Wirbel bewirkt dann eine zunehmende Verknöcherung der Wirbelsäule.
Neben der Verknöcherung der Wirbelsäule kommt es zu einer sog. Ventralen Abstützreaktion. Bei dieser Abstützreaktion der Wirbelsäule baut der Wirbelkörper seitlich zum Rückenmarkskanal Knochen an, um den erhöhten Druck auszugleichen. Das Ergebnis ist eine Verengung des Spinalkanals, wodurch auch die naheliegenden Nerven eingeengt werden (Nervenkompressionssyndrom).
So kann ein Bandscheibenvorfall auch in eine Spinalkanalstenose münden.
Die Diagnose der Spinalkanalverengung basiert auf einer gründlichen Anamnese und körperlichen Untersuchung, einschliesslich neurologischer Tests zur Beurteilung von Symptomen wie Schmerzen und Bewegungseinschränkungen.
Wir verwenden bildgebende Verfahren wie
-
die Magnetresonanztomografie (MRT),
-
Computertomografie (CT) und
-
Röntgenaufnahmen.
Mit diesen Verfahren können die Enge des Spinalkanals dargestellt und strukturelle Veränderungen wie Bandscheibenvorwölbungen, Spondylophyten und Facettengelenkarthrose identifiziert werden.
Eine genaue Abstimmung der klinischen Symptome mit den radiologischen Befunden ist erforderlich, um die klinische Relevanz der Engstellen zu bewerten und andere mögliche Ursachen auszuschliessen.
Stufenlagerung: Beine hoch für die schnelle Rückenentlastung
Erster Schritt bei der Behandlung der Spinalstenose ist die Entlastung der Wirbelsäule, z. B. durch Stufenlagerung der Beine:
1. Legen Sie sich flach auf den Rücken.
2. Platzieren Sie die Beine auf eine Erhöhung, wie z. B. einem Kissen.
3. Bilden Sie mit den Knien einen rechten Winkel.
Hinweis: Achten Sie bei der Stufenlagerung darauf, den unteren Rückenbereich bewusst auf den Boden zu drücken. Es darf kein Hohlkreuz entstehen.
Medikamente können andere Therapien ergänzen
Die medikamentöse Behandlung der Spinalkanalverengung umfasst:
-
entzündungshemmende Schmerzmittel wie Ibuprofen oder Paracetamol
-
Nervenschmerzmittel
-
Muskelrelaxanzien
-
Bei Bedarf können wir entzündungshemmende Injektionen mit Kortison oder Glukokortikoiden in den Rückenmarkskanal durchführen.
Wärmebehandlungen und Massagen
Physiotherapie
Akupunktur oder Yoga
Sollten Sie sich dafür entscheiden, Ihre Spinalstenose nicht behandeln zu lassen, so verläuft die Entwicklung der Stenose generell langsam. Je nach Ursache können Ihre Schmerzen dabei allmählich zunehmen, jedoch genauso wieder abnehmen. Das kann jedoch nur nach einer Untersuchung bei erfahrenen Fachärzten mit Sicherheit gesagt werden. Oft genügt bereits eine konservative Therapie für ein beschwerdearmes Leben.
Was hilft gegen scherzen bei Spinalkanalstenose?
Bei Beinschmerzen, Rückenschmerzen oder anderweitigen Schmerzen durch eine Spinalstenose können wir entzündungshemmende Schmerzmittel, Nervenschmerzmittel, muskelentspannende Medikamente und entzündungshemmende Injektionen einsetzen. In besonders schweren Fällen können opioidhaltige Schmerzmittel erwogen werden.
Zusätzlich können Physiotherapie und Bewegungstherapie zur Schmerzlinderung beitragen.
Was ist eine Spinalkanalstenose?
Bei einer Spinalkanalstenose handelt es sich um eine Verengung des Spinalkanals, durch den das Rückenmark verläuft. Dadurch kann es zu Druck auf das Rückenmark oder die Nervenwurzeln kommen, was zu Schmerzen, Taubheit und Schwäche in den betroffenen Bereichen führen kann. Gangstörungen gehören ebenfalls zu den häufigeren Symptomen.
Wie lange spüre ich Schmerzen nach der Spinalkanalstenose-OP?
Nach der Operation einer Spinalkanalstenose können Schmerzen im Bereich der Operation auftreten, die wir mit Schmerzmitteln behandeln. Die ursprünglichen Beinschmerzen verbessern sich normalerweise sofort. Es kann jedoch bis zu 6 Wochen dauern, bis Ihre allgemeinen Schmerzen und Müdigkeit nach der Operation ganz abklingen.
Wann muss eine Spinalkanalstenose der Halswirbelsäule (HWS) operiert werden?
Eine Operation der Spinalkanalstenose der Halswirbelsäule (HWS) ist sinnvoll, wenn konservative Behandlungen nicht ausreichend sind und starke Symptome wie neurologische Ausfälle, ausgeprägte Schmerzen oder Muskelschwäche vorliegen. Die minimalinvasive Schlüsselloch-OP in der Bandscheibenklinik in Gensingen erweitert den Wirbelkanal, reduziert Risiken und ermöglicht eine schnelle Erholung und Wiederherstellung Ihrer Gehfähigkeit.
Facettengelenksarthrose/ Spondylarthrose
Facettengelenkbartlose (Facettensyndrom) – Verschleiss, der zu schmerzen führen kann
Spüren Sie eine morgendliche Steifheit im Rücken oder fällt Ihnen das Bücken zusehends schwerer? Diese Symptome deuten auf eine Facettengelenkarthrose (auch Facettensyndrom genannt) hin. Hierbei verschleissen Ihre Facettengelenke, sodass Ihre Wirbelknochen direkt aneinander reiben.
Ein Facettengelenk ist ein kleines Gelenk zwischen den Wirbeln Ihrer Wirbelsäule. Eine Facettengelenkarthrose ist der Verschleiss dieser Gelenke, der zu Schmerzen und Bewegungseinschränkungen, wie z. B. beim Sitzen, führen kann.
Neben Wirbeln, Bändern und den Bandscheiben stabilisieren kleine Zwischenwirbelgelenke Ihre Wirbelsäule. Kommt es z. B. zu einer beschädigten Bandscheibe, nimmt der Abstand zwischen den einzelnen Wirbeln ab. Ihre Wirbelsäule verliert so an Stabilität und das Facettengelenk ist einer höheren Belastung ausgesetzt. Die Folge ist meist eine allmähliche Abnutzung und letztendlich eine Facettenarthrose.
Gut zu wissen: Auch wenn sie oft als Synonyme verwendet werden, handelt es sich bei der Facettengelenksarthrose, der Gelenkerkrankung, streng genommen um die Ursache des Facettensyndroms, welches das resultierende Krankheitsbild beschreibt.
Die Facettengelenkarthrose (auch Spondylarthrose oder Facettenarthrose genannt) kommt vor allem in zwei verschiedenen Wirbelsäulenabschnitten vor:
Wirbelsäulenabschnitt
Halsbereich, Halswirbelsäule (HWS)
unterer Rücken, Lendenwirbelsäule (LWS)
Am häufigsten tritt das Facettensyndrom bzw. die Facettengelenksarthrose an der Lendenwirbelsäule (LWS) auf. Auch das zervikale Facettensyndrom kommt in manchen Fällen vor. Eine Facettengelenkarthrose der Brustwirbelsäule (BWS) ist hingegen eher selten.
Die Hauptsymptome des Facettengelenksyndroms sind schmerzen
Die Symptome der Facettenarthrose unterscheiden sich von denen anderer Wirbelsäulenerkrankungen wie der Spinalkanalstenose. Das Hauptsymptom ist Schmerz, der je nach betroffenem Wirbelsäulenabschnitt an anderen Körperstellen auftritt.
Symptome des lumbalen Facettensyndroms (Facettengelenkarthrose) der LWS sind:
-
über die Jahre stärker werdende Rückenschmerzen
-
ausstrahlende Schmerzen in den Oberschenkel, später in das gesamte Bein
-
schwere und müde Beine
-
Insbesondere kann ein Hohlkreuz Schmerzen auslösen, die bis in die Beine ausstrahlen.
Symptome des zervikalen Facettensyndroms (Facettengelenkarthrose) der HWS sind:
-
Nackenschmerzen
-
Steifheit und eingeschränkte Beweglichkeit im Nacken
-
Kopfschmerzen
-
Schmerzen, die in die Arme, Schultern oder den oberen Rücken ausstrahlen können
-
Muskelverspannungen im Nacken- und Schulterbereich
-
Taubheitsgefühl oder Kribbeln in den Armen
-
Schmerzen und Schwierigkeiten bei bestimmten Bewegungen des Kopfes wie dem Drehen oder Neigen
Ursachen: Welche Faktoren den Verschleiss der Facettengelenke hervorrufen
Meist entsteht eine Spondylarthrose durch eine Kombination mehrerer, oft im Alter auftretenden Faktoren, die die Druckbelastung auf das Facettengelenk erhöhen:
-
Übergewicht
-
nicht ausreichende Zufuhr von Flüssigkeit
-
Fehlbelastungen
-
unzureichende Stützmuskulatur
-
Osteoporose
-
Wirbelsäulenfehlbildungen
-
Skoliose
-
Rheuma
-
entzündliche Gelenkerkrankungen
-
Bandscheibenvorfall
Beispielsweise führt der Bandscheibenvorfall zu einer höhenmäßigen Verdünnung der Bandscheiben, die die Facettengelenke stärker aufeinander drückt.
Ihr Körper reagiert und baut Ihren passiven Bewegungsapparat um. Es kommt zu einer Verknöcherung (osteophytäre Reaktion oder „Hypertrophie“). Diese zusätzliche knöcherne Substanz kann zu einer Wirbelkanalstenose und einer Einengung der Nerven im Wirbelkanal führen. Zudem wird der Knorpel aufgebraucht. Die direkte Reibung der knöchernen Strukturen resultiert in Verschleiss, Entzündungen und Schmerzen.
Diagnose
Eine Diagnose können wir sowohl über eine ausführliche Erfragung der Patientengeschichte (Anamnese) unter Berücksichtigung Ihrer Beschwerden als auch ergänzend durch eine körperliche Untersuchung stellen.
Auch bildgebende Verfahren setzen wir diagnostisch ein, z. B.:
-
Röntgenaufnahmen
-
Computertomografie (CT)
-
Magnetresonanztomografie (MRT)
Die Behandlung ist abhängig vom Schweregrad sowie den Ursachen der Erkrankung.
- Medikamente helfen gegen akute schmerzen
- Physiotherapie und spezielle Übungen helfen beim Facettengelenksyndrome
Liegen ausschliesslich Rückenschmerzen ohne Bandscheibenvorfall, Verengung (Stenose) des Wirbelkanals oder einem Nervenkompressionssyndrom vor, kann sonografisch oder Bildwandler-gesteuerte Facetteninfiltration erfolgen. Dabei injizieren wir Betäubungsmittel sowie entzündungshemmendes Kortison unter Kontrolle in das betroffene Facettengelenk. Vor der Injektion kontrollieren wir nochmals die Infiltrationsstelle mittels eines röntgendichten Kontrastmittels.
Die Prognose und der Langzeitverlauf variieren abhängig von Ihrem Alter, dem Schweregrad des Syndroms, der gewählten Behandlungsmethode und Ihrer Disziplin während der Therapie. Oberstes Ziel ist es, die Lebensqualität zu verbessern und in Zukunft sicherzustellen.
Beispielweise kann in einigen Fällen eine Stärkung der Rücken- und Bauchmuskulatur bereits zu einer deutlichen Verbesserung führen. In anderen Fällen ist eine Gewichtsabnahme für den Langzeiterfolg unerlässlich.
In manchen Fällen kann aber nur noch eine reine Schmerztherapie Linderung verschaffen.
Es ist somit nicht möglich, allgemeine Aussagen zum Langzeitverlauf der Wirbelsäulenarthrose zu treffen. Dr. med. Christian Ilmer berät und behandelt Sie individuell und professionell. Er kann Ihnen eine genauere Prognoseeinschätzung in Ihrem Fall geben und bieten darüber hinaus ein insgesamt breites Behandlungsspektrum an.
Folgende Massnahmen können der Vorbeugung dienen:
-
Regelmässige Bewegung
-
Muskuläre Kräftigung
-
Gewichtskontrolle
-
Ergonomische Massnahmen
-
Ausgleich von Beinlängenunterschieden:
Welche Schmerzen treten bei der Facettengelenkarthrose auf?
Bei einem Leben mit Facettengelenkarthrose treten typischerweise Schmerzen im Bereich der Lendenwirbelsäule z. B. beim Sitzen auf. Diese können sich als Hüft- und Gesässschmerzen, krampfartige Beinschmerzen, Rückenschmerzen, Druckschmerz im Lendenbereich, Schmerzen beim Zurückbeugen und Überstrecken der Wirbelsäule sowie durch morgendliche Steifigkeit im Rücken äussern.
Schmerzen können sich ebenfalls beim Liegen und Umdrehen im Bett bemerkbar machen. Wie bei der Spinalkanalstenose kann zudem auch das Treppensteigen schmerzhaft sein.
Was kann ich gegen Facettengelenkarthrose tun?
Beim Facettengelenksyndrom können Sie unter anderem folgende Massnahmen in Betracht ziehen:
-
körperliche Aktivität zur Stärkung der Muskulatur
-
Gewichtsreduktion
-
Physiotherapie zur Verbesserung der Beweglichkeit und Schmerzlinderung
-
entzündungshemmende Medikamente
-
Therapien mit Wärme- oder Kälteanwendungen
In einigen Fällen kann nur eine Operation für Abhilfe sorgen.
Wann muss ich zur Operation bei Facettengelenkarthrose
Eine Operation beim Facettengelenksyndrom ziehen wir in der Regel erst in Erwägung, wenn konservative Behandlungsmethoden wie Physiotherapie, Medikamente und Wärmetherapien Ihnen nicht ausreichend Schmerzlinderung bieten. Der Zeitpunkt für eine Operation hängt vom individuellen Krankheitsverlauf und Ihren Beschwerden ab.
Was ist eine Spondylarthrose der Lendenwirbelsäule (LWS)?
Eine Spondylarthrose der LWS ist eine degenerative Erkrankung der kleinen Wirbelgelenke im unteren Rückenbereich. Sie führt zu Schmerzen, eingeschränkter Beweglichkeit und Veränderungen der Wirbelsäulenform. Ursachen können Alter, Bandscheibenvorfälle, Entzündungen, Osteoporose und Bewegungsmangel sein. Therapiemöglichkeiten umfassen Physiotherapie, Muskelaufbau, Orthesen, Schmerzmittel und Entzündungshemmer.
Wie lange bin ich krank mit dem Facettensyndrom?
Die Dauer der Krankheit beim Facettensyndrom kann variieren. Sie kann von wenigen Wochen bis zu mehreren Monaten andauern, abhängig von der Schwere des Syndroms, des individuellen Gesundheitszustands und den angewendeten Behandlungsmethoden.
Behandlung
Wir legen auf die effiziente und engmaschige Zusammenarbeit mit unseren operierenden Kollegen grossen Wert. Die ausgezeichnete Kooperation ist ein Garant für eine lückenlose und optimale Patientenversorgung.
Teamwork
Neben den rein medizinischen Massnahmen zeichnet sich unsere Praxis durch ein hervorragend geschultes Team aus, welches dem Grundsatz Menschlichkeit und Kompetenz in jeder Hinsicht gerecht wird.
Patienteninformation
Sie erhalten hier ausführliche Informationen zu orthopädischen, unfallchirurgischen, neurochirurgischen Krankheitsbildern sowie verschiedenen Operationsverfahren an Gelenken und der Wirbelsäule.
ZUWEISUNG UND TERMIN
Sie können uns als Arzt Ihre Patienten direkt und zügig über das Online-Formular zuweisen. Auch als Patient können Sie sich hier online für einen Termin bei uns anmelden.